Hai que dicir que o sufrimento que trae a psoríase é infravalorado por outros. Segundo os científicos, a psoríase no seu impacto negativo sobre a calidade de vida non é inferior á insuficiencia cardíaca crónica e ás enfermidades pulmonares crónicas.
Esta enfermidade non mata directamente, pero arruina moito a vida das persoas.
Falemos da psoríase.
Este é un proceso inflamatorio crónico da pel, que a medicina moderna clasifica como autoinmune, é dicir. asociado con alerxias aos seus propios tecidos.
A psoríase é unha das enfermidades da pel máis comúns e ocorre no 1-2% da poboación dos países desenvolvidos.
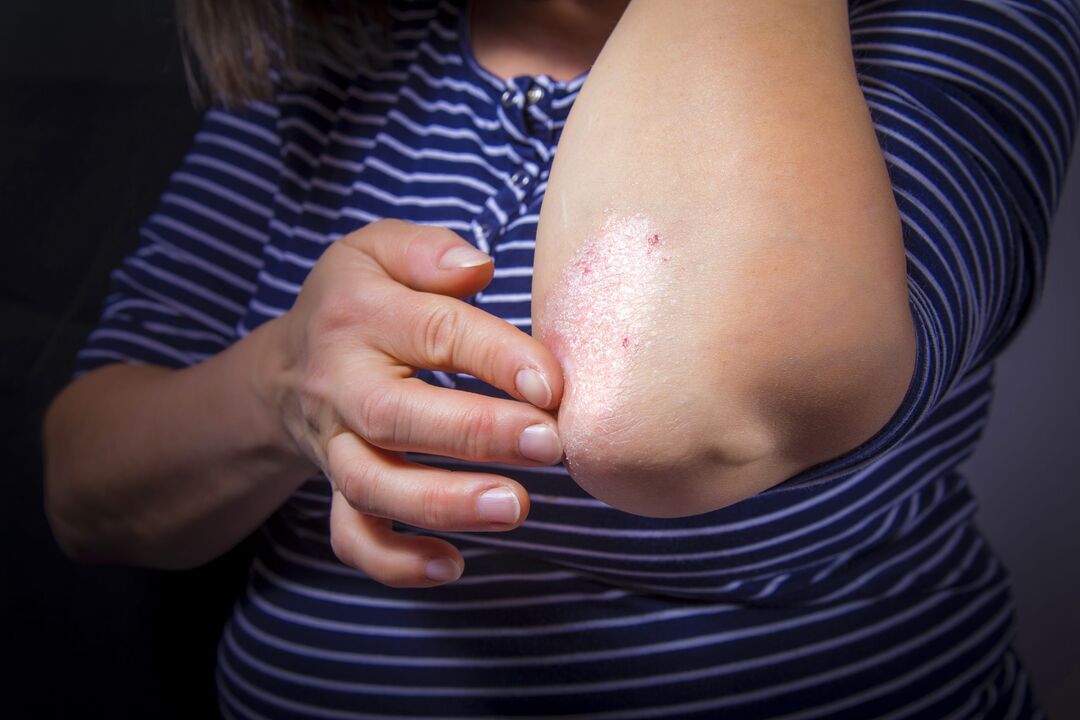
A psoríase é unha enfermidade da pel que causa manchas vermellas e escamosas cubertas de escamas prateadas que causan comezón. A psoríase adoita aparecer entre os 20 e os 30 anos e adoita ser hereditaria.
Esta patoloxía non é unha enfermidade infecciosa. Ademais do sufrimento físico, incluso a psoríase leve pode provocar graves problemas psicolóxicos: baixa autoestima, vergoña e illamento social. É imposible morrer de psoríase, pero o impacto desta enfermidade na vida dunha persoa é moi grave.
Causas da psoríase
As causas da psoríase non foron completamente identificadas. O mecanismo da enfermidade está asociado cunha violación da división das células da pel, que, á súa vez, provoca unha reacción do sistema inmunitario. Tal reacción é unha das autoinmunes, xa que se produce como resposta a un mal funcionamento do propio corpo e non á penetración dunha ameaza do exterior.
A psoríase é contaxiosa?
A psoríase non é contaxiosa e ter medo de darlle a man a unha persoa que padece esta enfermidade é estúpido e cruel.
Como xa se mencionou, a psoríase non é unha enfermidade infecciosa e unha serie de estudos indican que é de orixe autoinmune. Na psoríase, crese que as células T inmunes, que se supón que atacan organismos estraños, atacan tráxicamente por erro as células da pel saudables. Isto leva a un engrosamento da súa capa superior, a epiderme, e un proceso inflamatorio que penetra máis profundamente na derme.
A teoría autoinmune da orixe da psoríase ten o seu lugar, pero aínda non se atopou o autoantíxeno que debería desencadear este proceso, é dicir, o i non foi punteado.
Non obstante, é obvio: non podes contraer a psoríase, só podes telo.
A psoríase é herdada?
Do mesmo xeito que coa rosácea, a psoríase adoita ser hereditaria. O carácter hereditario da psoríase vén confirmado polos feitos de que a incidencia é maior naquelas familias nas que xa se diagnosticou a psoríase ademais, nos xemelgos a concentración de incidencia tamén é maior que noutros grupos;
Pero hai que espertar a herdanza. Isto faise provocando factores:
- trauma psicolóxico e condicións de estrés crónico;
- enfermidade infecciosa pasada;
- lesións na pel;
- algúns medicamentos;
- cambios hormonais no corpo;
- alerxias (por exemplo, cítricos, ovos, chocolate poden agravar a enfermidade);
- intoxicación alcohólica;
- mesmo o cambio climático.
Síntomas da psoríase
Os primeiros síntomas da psoríase: erupcións cutáneas en forma de placas rosa brillante cunha superficie escamosa. As placas son únicas, elévanse por riba do nivel da pel sa e sitúanse nos cóbados e nas cavidades poplíteas.
Na maioría das veces, as placas psoriásicas aparecen na pel dos xeonllos, cóbados, peito, abdome, costas e coiro cabeludo, pero a medida que a enfermidade progresa, poden aparecer en calquera outro lugar da pel máis inesperado.
Ao principio, as pápulas son pequenas - 3-5 mm, a cor é rosa brillante. Pouco a pouco van aumentando de tamaño e cubríndose de escamas prateadas, para despois fundirse en formacións máis grandes chamadas placas.
Os elementos frescos das pápulas adoitan ser de cor brillante, incluso vermello, mentres que os "vellos" están máis esvaídos. Na fase inicial da psoríase, os bordos da pápula non se despegan. Representan un borde hiperémico - unha corola de crecemento
O distintivo da psoríase é a tríada de Auspitz. Esta tríada pódese observar ao raspar a superficie da pápula cun obxecto afiado. Inclúe tres fenómenos:
- o fenómeno da mancha de estearina - a capa dunha gran cantidade de escamas brancas prateadas, que se separan facilmente cando se raspa;
- un síntoma de película psoriásica é unha superficie exudada feita dunha capa espinosa, que se abre despois de pelar as capas inferiores das placas córneas;
- o fenómeno do "orballo de sangue" - exposición dos capilares superficiais en forma de pequenas manchas de sangue despois do desprendimento da película psoriásica
Etapas da psoríase
O elemento principal da psoríaseé unha única pápula rosa ou vermella, que está cuberta cunha gran cantidade de escamas soltas de cor branca prateada.
A psoríase desenvólvese bastante lentamente un aumento no número de placas e o seu crecemento pódese observar durante varios meses ou anos. Nunha pequena porcentaxe de pacientes a enfermidade pode facerse máis grave. Como regra xeral, isto é precedido por un estrés mental grave ou unha enfermidade grave que require un tratamento farmacolóxico masivo. Neste caso, as pápulas non son rosas pálidas, senón vermellas brillantes, con signos evidentes de inflamación, inchadas, causando coceira.
Segunda etapaA psoríase caracterízase por lesións máis extensas. No lugar do rascado aparecen novas pápulas que forman novas placas. Como resultado do crecemento, os novos crecementos fúndense cos existentes. As placas afectan os membros simétricos e forman patróns e liñas similares.
Na terceira etapao crecemento diminúe, os cambios afectan principalmente á estrutura da erupción. Os límites entre a pel sa e a afectada fanse máis claros. As placas adquiren un tinte azulado e comezan a despegarse activamente. En ausencia de terapia, engrosan e ás veces forman nevos papilomatosos (marróns) e crecementos verrugosos (de cor carne).
Hai outra etapa -regresión da enfermidade, neste momento os síntomas desaparecen. O peeling desaparece, a definición da fronteira desaparece, a pel normalízase e volve ao seu estado orixinal.
Tipos de psoríase
- A psoríase irregular está representada por manchas rosa pálida e débilmente infiltradas. Lémbrame a toxicodermia.
- Psoríase irritable - ocorre debido á exposición da pel a factores ambientais agresivos (luz solar, frío, calor) e medicamentos irritantes. A cor da placa faise máis intensa, aumenta de tamaño, elévase máis por encima da superficie da pel e fórmase un cinto en forma de vermelhidão ao longo dos bordos.
- Psoríase seborreica - adoita desenvolverse en pacientes con seborrea. O cadro clínico é moi similar ao eczema seborreico.
- A psoríase exsudativa é bastante común. Prodúcese debido á secreción excesiva de líquido inflamatorio - exudado. Impregna racimos de escamas, converténdoas en codias de escamas.
- A psoríase das palmas das mans e das plantas está representada por placas e pápulas ordinarias ou por formacións hiperqueratósicas similares aos callos e callos.
- A psoríase folicular é bastante rara. A erupción consiste en nódulos miliares brancos cunha depresión en forma de funil no centro.
- A psoríase das membranas mucosas tamén é rara. Ocorre na membrana mucosa da boca e da vexiga. Aparece como zonas de cor gris-branca cun bordo vermello
Dependendo da estacionalidade da exacerbación, distínguense varios tipos de psoríase:
- verán - a exacerbación prodúcese como resultado da exposición da pel á luz solar;
- inverno - ocorre debido ao frío extremo que afecta a pel.
Coa psoríase non estacional, non hai períodos de remisión a enfermidade ocorre durante todo o ano.
Por zona da pel afectada:
- psoríase limitada - ocupa menos do 20% da pel do corpo;
- común - máis do 20%;
- xeneralizado - toda a pel está afectada.
De feito, hai varios subtipos da enfermidade, e ás veces un paciente desenvolve dúas ou tres formas á vez. Na maioría das veces - no 80-90% dos casos - desenvólvese a psoríase en placas.
O 30% dos pacientes teñen artrite psoriásica, na que as articulacións se inflaman xunto con manifestacións externas, e o 10% ten unha forma de bágoa da enfermidade.
Tamén se coñecen outros subtipos máis raros. Todos eles maniféstanse por erupcións cutáneas específicas que poden ocorrer en calquera parte do corpo, e coceira, ás veces moi dolorosa. Pero hai boas noticias: segundo as estatísticas, no 80% dos casos, a psoríase ocorre de forma leve e as lesións cobren menos do 3% da superficie corporal.
Formas de psoríase
- Forma pustulosa de psoríase. Caracterízase pola presenza de placas con escamas corticais, impregnadas de exudado. Se está danado, por exemplo, como resultado de rascarse ou autolesionarse nos dobras do corpo, as erupcións cutáneas se mollan. Provocan comezón e ardor e provocan molestias físicas. Este tipo de enfermidade é máis frecuentemente diagnosticada en persoas con exceso de peso corporal, hipotiroidismo e diabetes.
- Forma pustulosa (xeneralizada).. Ten un patrón de desenvolvemento clásico, comezando cunha única vesícula que se desenvolve en placas. As lesións son simétricas e poden afectar a calquera parte do corpo. O curso grave desta forma de psoríase caracterízase pola aparición de pústulas intraepidérmicas. Poden unirse, formando "lagos purulentos".
- Forma artropática. A forma máis grave de psoríase, na que os cambios afectan primeiro ás articulacións pequenas, e despois ás grandes, incluíndo a columna vertebral. Isto exprésase polos síntomas da dor e a súa deformación. Probablemente fusión articular, perda de mobilidade. No contexto desta forma de psoríase, xorden outras patoloxías: anquilose, osteoporose, que leva á discapacidade.
Complicacións
Moitas persoas saben como é a psoríase, pero a enfermidade, ademais das manifestacións externas, ten unha serie de complicacións. Manifestan-se en diminución do funcionamento da pel, alteracións na regulación da temperatura e equilibrio auga-sal. Tamén se reduce a función protectora contra varias bacterias.
Por exemplo, a psoríase nas mans é só parte do cadro clínico. As persoas con este diagnóstico adoitan sufrir enfermidades gastrointestinais e cardíacas crónicas.
A psoríase grave está asociada a un maior risco de infarto de miocardio, accidente vascular cerebral e mortalidade cardiovascular en xeral.
O grupo de complicacións tamén inclúe:
- artrite das articulacións psoriásicas. Aproximadamente o 30% dos pacientes con psoríase desenvolverán artrite psoriásica durante a súa vida, que se caracteriza por rixidez, dor e inchazo das articulacións. A enfermidade pode progresar ata o punto de destrución das articulacións. O 80-90% dos pacientes experimentan lesións psoriásicas nas unhas e onicólise.
- eritrodermia psoriásica;
- psoríase pustulosa xeneralizada;
- enfermidades autoinmunes (colite ulcerosa, enfermidade de Crohn);
- disfunción eréctil nos homes;
- síndrome metabólica, que significa unha combinación de obesidade visceral, resistencia á insulina e dislipidemia.
Tamén hai que ter en conta que as patoloxías asociadas á psoríase, especialmente na súa forma grave, inclúen depresión, trastornos de ansiedade, incluíndo tendencias suicidas.
A eritrodermia psoriásica é un pouco menos común. Esta condición ocorre cando a pel está completamente danada. Os pacientes están preocupados pola coceira e a queima, a descamación excesiva do tecido morto e unha forte reacción cutánea aos cambios de temperatura.
O seguinte tipo máis común é a psoríase pustulosa. Esta complicación está asociada á adición dunha infección secundaria: estafilococos e estreptococos. Clínicamente, a psoríase pustulosa vai acompañada da aparición de pústulas - pústulas do tamaño dos grans de trigo sarraceno. As pústulas aparecen en diferentes lugares. Elévanse sobre a superficie da pel, caracterízanse por un crecemento rápido e unha tendencia a fusionarse. Os síntomas existentes van acompañados de febre alta e signos de intoxicación grave.
Como se diagnostica a psoríase?
O diagnóstico e tratamento da psoríase é realizado por un dermatólogo. Inicialmente, realízase un exame externo das áreas afectadas e recóllese unha anamnese. Ás veces, a enfermidade é semellante a outras enfermidades, especialmente na primeira fase.
Se as mans e as uñas están afectadas, é importante excluír a presenza de infeccións por fungos. Tamén se deben excluír o eccema seborreico, a pitiríase rosada e a sífilis papular.
Pero quero dicir que na maioría dos casos, diagnosticar a psoríase non é difícil, nin sequera require probas, é suficiente para examinar a pel.
Tratamento da psoríase
Pódese curar a psoríase? Si!
Usando a técnica patoxenética, poñemos perfectamente a pel nun estado de remisión, a pel é limpa, restaurada e a persoa pode levar unha vida plena. O réxime de tratamento para a psoríase realízase usando ácidos medicinais baixo a activación de puntos. A duración da terapia é diferente para cada paciente, pode requirir 6 procedementos, ou quizais 10. A terapia de mantemento é necesaria de 2 a 6 meses, todo é individual.
Sempre aviso aos pacientes de que o tratamento da psoríase é de natureza torpe, é dicir, avanza lentamente. Pero podemos facer pausas longas (aproximadamente un mes) entre procedementos.
O coidado doméstico é de gran importancia no tratamento da psoríase. A cosmética caseira consiste en case un 99% de ingredientes naturais. Pasei uns dous anos desenvolvendo mellores fórmulas para poder soportar a pel con dermatoses complexas na casa.
Os réximes de atención domiciliaria para pacientes con psoríase son seleccionados individualmente. Pero tamén hai réximes medios que son axeitados para coidar a pel con psoríase. Consulta as miñas redes sociais. redes, hai un océano de información alí.
Recomendacións para eliminar os síntomas da enfermidade
Sempre lles digo aos meus pacientes que o tratamento eficaz de calquera enfermidade só é posible cun enfoque integrado. Gustaríame sinalar que é de gran importancia tomar as máximas precaucións para reducir o risco de exacerbación da enfermidade. Coma sempre, todo é banal e nada novo, pero vouno dicir igual.
Recomendado:
- evitar lesións na pel;
- evitar a hipotermia;
- abandonar os malos hábitos;
- evitar situacións estresantes;
- tratar con prontitude as infeccións e enfermidades concomitantes;
- Evite a exposición prolongada á luz solar directa.
Os pacientes con psoríase deben ter especial coidado ao observar os requisitos de hixiene persoal.
Se tomas unha ducha ou un baño, entón:
- usar produtos sen colorantes e fragrâncias;
- elixe un xampú suave;
- evitar o uso de esponxas ásperas, cremas, xeles con partículas abrasivas;
- Evita o xabón duro, xa que seca moito a pel;
- axustar a temperatura da auga para mantela quente;
- permanecer na auga non máis de 10-15 minutos;
- use unha toalla suave, non esfregue nin rasque a pel.
Despois da ducha e do baño, recoméndase usar cremas hidratantes corporais especiais. Intenta peitearte o menos posible para non irritar a superficie do teu coiro cabeludo. O mesmo aplícase ao secado. Se non podes prescindir del, escolle un chorro quente ou frío.
Escolle roupa lixeira, feita con tecidos naturais e que teña un axuste holgado para que non restrinxa o movemento e non se roze.
No verán, non debes tomar o sol por moito tempo. Para protexer a túa pel dos raios UV, aplica protectores solares cun alto factor SPF como parte da túa rutina de coidados na casa.
Prevención da psoríase
Con base no feito de que a psoríase é considerada unha enfermidade multifactorial cunha proporción de compoñentes inmunopatolóxicos, xenéticos, endócrinos, metabólicos e, posiblemente, infecciosos, non hai regras uniformes para a prevención.
As persoas en risco deben prestar especial atención á súa saúde:
- aqueles que teñen parentes que padecen psoríase;
- aqueles que frecuentemente e constantemente danan a pel;
- ten infeccións crónicas;
- enfermidades do sistema nervioso;
- trastornos endócrinos.
O aumento do nerviosismo, o estrés, o abuso de alcohol, a hipotermia frecuente e as queimaduras solares aumentan a probabilidade de patoloxía.
Se o tratamento da psoríase segundo os estándares da OMS (hormonas, fototerapia) non che axudou, veña, eliminemos da túa vida esta "penaca de neve". Despois de todo, sen un tratamento oportuno e competente, a psoríase comeza a afectar negativamente os órganos e sistemas vitais.




















